写在前面:鉴于目前网上虽然科普文章很多,但是要么专业性不强,要么营销性过强。因此我打算写一系列临床级别的专业科普,以尽量打破医学...



手册点击链接即可获取:
看完这篇文章你能了解这些问题的答案:- 肠易激综合征常见吗?它和什么原因有关?表现到底是腹泻还是便秘?去医院应该如何检查?确诊之后应该怎么办?需要吃药吗?保健品有用吗?饮食应该怎么注意?生活方式需要怎么调节?为什么有时候需要服用抗抑郁药?
得了肠易激综合征最大的感觉就是“治不好,死不了,但又生不如死。”
它的病程可长达数年至数十年,让人看不到痊愈的希望。但它似乎又仁慈的不会真正伤害你的身体,只会让人感受到身体的痛苦。
就像是一个降落到人间的调皮的恶魔。
它非常的常见:


平均十个人里面就有一个可能遭受它的折磨。而且它往往在人年轻的时候就会降临,然后长久的折磨你。
每个人的发病原因往往各不相同,有人是精神原因导致的,而有的人就是胃肠道本身存在着异常。你不知道在哪一刻,就会触发它发病的原因。
但你也不用过于迷茫,因为尽管每个人发病原因往往不同,但是医学上把大量的病例进行归类之后,能够总结出几个最主要的发病原因和机制,以目前人们的认识来看,主要有6个方面的原因:
这里列举的是专业的医学机制分析,如果看不明白或者太长不想看就直接划过去,直接看下面的简表。| 原因 | 描述 |
|---|---|
| 胃肠动力异常 | 长期以来胃肠道动力学异常是症状发生的主要病理学基础,腹泻型IBS患者结肠运动指数增多,各段结肠推进性蠕动明显增加,以降乙结肠明显,并可伴腹痛。而便秘型IBS患者则多表现为痉挛性收缩和腹胀,结肠节段性收缩增加,高幅推进性收缩减少。腹泻型IBS患者胃结肠反射呈持续的增高反应,便秘型则反应减少。 |
| 内脏高敏感 | 大量研究普遍观察到IBS患者对各种生理性和非生理性刺激(如进食、肠腔扩张、肠肌收缩、肠内化学物质、某些胃肠激素等)极为敏感,较易感到腹痛,即痛阈降低,甚至对正常状态下的肠蠕动亦较常人更易感觉到。这种感觉异常的神经生理基础可能是黏膜及黏膜下的内脏传入神经末梢兴奋阈值降低,和(或)中枢神经系统对传入神经冲动的感知异常,以及传出神经对传入信息的负反馈抑制的调控能力的减弱,从而相对增强了痛觉信号。 |
| 肠道免疫激活、小肠通透性及肠道微生态的改变 | 大量研究提示IBS与肠道感染有关,2/3IBS患者的黏膜活检有低度炎症和肥大细胞浸润。急性感染是诱发IBS的危险因素之一,在近期有细菌性胃肠炎患者中约7%~30%发生IBS,为“感染后的肠易激综合征”。在小肠炎症和通透性增加的情况下,食物抗原通过肠上皮屏障间隙,导致肥大细胞浸润激活,释放介质,激活免疫系统。近期报道麦麸、可发酵寡聚糖、二糖、单糖及多元醇等快速发酵、有渗透活性的短链碳水化合物被识别为IBS症状的重要诱发因素,吸收性差的碳水化合物发挥渗透效应,增加肠内发酵,加重症状。研究还发现IBS患者粪微生物群与健康对照差异明显。 |
| 中枢感觉异常和神经内分泌 | 研究表明IBS患者存在CNS的感觉异常和调节异常,IBS可以被认为是对脑-肠系统的超敏反应,包括对肠神经系统和CNS。由于脑-肠轴还通过胃肠激素等神经内分泌系统达到胃肠功能调节的目的,5-HT已被认为是参与胃肠道动力和感觉非常重要的神经递质,其3型和4型受体对5-HT激动药或拮抗药的不同反应是近年来药物治疗开发的热点。研究还发现,IBS患者血浆中胆囊收缩素(CCK)、生长抑素(SS)和胃动素的浓度也有明显改变。 |
| 社会心理因素 | IBS症状的发生、严重程度与精神紧张应激强度相关。IBS患者往往同时有心理和精神障碍,社会心理因素对IBS患者的影响可能通过CNS介导。包括情感、性、生理虐待史、睡眠剥夺、应激生活事件、长期社会应激以及不良的心理应付等。近期研究发现焦虑、紧张、抑郁可直接作用损伤肠黏膜屏障,有利于大分子物质通过,激活免疫系统。 |
| 家族聚集的倾向 | 基因易感性遗传因素需认真考虑。 |
| 原因 | 描述 |
|---|---|
| 胃肠动力学异常 | 主要为肠胃蠕动的增加或者减少。 |
| 内脏高敏感 | 主要为肠胃等表现的比普通人更加敏感。 |
| 肠道生态的改变 | 可能肠道存在感染、炎症、吸收不良、菌群失调等问题。 |
| 神经系统异常 | 表现为神经系统调节可能出现异常。 |
| 心理因素 | 长期处于紧张或者应激状态是高危因素。 |
| 遗传倾向 |
从表中我们能够看到,我们平时能够注意到和感受到的,主要是精神心理因素(如紧张、压力这些,包括得了肠易激综合征之后对疾病的反感和紧张)、以及家族遗传因素。
内脏高敏感也能感觉到,和别人吃了同样的东西,自己吃完很难受而别人一点事情都没有。
而其他的肠道生态、神经调节这些,自己很难感觉到。
因此,平时我们主要能够注意的,是尽量避免紧张、减轻生活压力,同时注意减少摄入刺激性的食物。
最后,如果家里有得过肠易激综合征的人,自己要比普通人更加注意饮食。
虽然医学上针对病因做出了总结,生活中也可以针对这些病因做出一些预防,但这并不代表它带来的痛苦会有减少。
生活压力这些并不是我们自己能够决定的,注意饮食、抵御诱惑的痛苦也不比胃疼少多少。同时还有其他的肠道生态这些东西自己根本没办法调节,还有大量保健品的生产商以此为借口来骗取你的金钱。
因此除了了解这些原因之外,及早的辨认出自己是肠易激综合征,并及时接受治疗也是非常重要的。
目前判断肠易激综合征主要依据的是罗马Ⅳ标准:
先附上英文原表,这张英文原表条目很多,非常复杂,并且大部分人直接阅读原文有一定难度,因此我在下面会制作一个更清晰的中文描述。
 中文描述:罗马Ⅳ诊断标准:当前腹痛(最近3个月,平均每周至少1天),症状持续至少6个月,并伴有以下两种或两种以上症状:①与排便相关;②发作时伴排便次数的改变;③发作时伴排便性状的改变罗马Ⅳ标准根据Bristol大便性状分型:
中文描述:罗马Ⅳ诊断标准:当前腹痛(最近3个月,平均每周至少1天),症状持续至少6个月,并伴有以下两种或两种以上症状:①与排便相关;②发作时伴排便次数的改变;③发作时伴排便性状的改变罗马Ⅳ标准根据Bristol大便性状分型:| 类型 | 描述 |
|---|---|
| 便秘型(IBS-C) | 块状/硬便>25%,且稀/水样便<25%。 |
| 腹泻型(IBS-D) | 稀/水样便>25%,且块状/硬便<25%。 |
| 混合型(IBS-M) | 稀便和硬便均>25%。 |
| 未定型(IBS-U) | 排便性状改变未达到上述三型要求。根据症状分为IBS伴腹泻和IBS伴便秘。 |
从标准中可以看出,肠易激综合征的主要特征是长期腹痛同时伴有排便情况的改变,而且不同的人的表现可能有很大的区别:有些人表现为腹泻、有些人表现为便秘、有些人既腹泻又便秘。
因此腹泻和便秘并不是判断肠易激综合征的标准,它们只是能够确定一种分类。只要是长期腹痛同时伴有排便情况的改变,就需要考虑肠易激综合征的情况。
如果你根据以上的情况怀疑自己是肠易激综合征,这时就需要去医院检查。医生会根据你的具体情况对你进行进一步的检查:
| 检查项目 | 详细描述 |
|---|---|
| 结肠镜检查 | 对新近出现持续的大便习惯(频率、性状)改变或与以往发作形式不同或症状逐步加重者、有上述报警症状、有大肠癌/结肠息肉/乳糜泻家族史者、年龄≥40岁者,应将结肠镜检查列为常规。 |
| 粪常规 | 对无上述结肠镜检查的情况,年龄在40岁以下,具有典型IBS症状者,粪常规为必要检查。 |
| 进一步的针对性检查(非常复杂,可以不看直接跳过) | 对于诊断可疑和症状顽固、治疗无效者,应有选择性地作进一步检查以排除器质性疾病:血钙,甲状腺功能检查,乳糖氢呼气试验,粪便培养和镜检,72小时粪便脂肪定量,胃肠道内镜检查和抽取胃十二指肠液镜检、培养(以排除小肠细菌污染综合征和某些寄生虫感染,如贾第鞭毛虫),小肠CT,胃肠通过时间测定,肛门直肠压力测定,钡灌肠,排粪造影,胃十二指肠压力测定,腹部B超和CT,75 Se类胆酸牛磺酸试验(75 Se HCAT,用于观察有无胆汁酸吸收不良),抗肌内膜抗体,肠腔放置气囊和直肠测压等运动功能检查。 |
但有一点非常需要注意,那就是肠易激综合征(IBS)患者有一部分症状与器质性疾病(例如:甲状腺疾病、乳糜泻、炎症性肠病、显微镜下结肠炎、乳糖不耐受、小肠细菌过度生长,甚至结肠癌)是重叠的。如果缺乏报警症状,临床表现都可类似IBS。因此对怀疑IBS的患者进行一些针对性的检查,是有一定临床意义的。
如果通过以上的诊断,最终确定是肠易激综合征,那就需要尽早地开始干预或者治疗。
尽管有很多药物用于肠易激综合征的治疗,但是最基础,最首要的依然是生活的干预。
一方面,心理和精神的改善非常重要。工作和生活环境也许不那么容易改变,但是有两个方面需要认真的注意一下:


睡眠的改善和有氧运动都可以在一定程度上缓解压力,从而在一定程度上缓解肠易激综合征。
在此需要说明一下有氧运动具体指什么。并不是所有运动都是有氧运动的,以有氧代谢提供运动中所需能量的运动方式的才是有氧运动。其中最常见的是以下两个:慢跑提高睡眠质量,通过跑步,大脑的供血、供氧量可以提升20%,这样夜晚的睡眠质量也会跟着提高;“通风”作用,在跑步的过程中,肺部的容量平均从5.8L上升到6.2L,同时,血液中氧气的携带量也会大大增加;提高心脏功能,长期慢跑可使安静心率减慢、血管壁的弹性增加;解压,慢跑可以缓解紧张和焦虑,有益健康。自行车骑行延缓大脑老化,提高神经系统的敏感度;提高心肺功能,锻炼下肢肌力和增强全身耐力。骑自行车对内脏器官的耐力锻炼效果与游泳及跑步相同。自行车还可以瘦身,是周期性的有氧运动,热量消耗较多。对颈椎病、腰间盘突出等有很好的锻炼和康复效果。除了心理治疗以外,饮食的调节也非常重要。
医学上有一些比较显然的建议:
| 建议类型 | 内容 |
|---|---|
| 一般建议 | 避免过度饮食、大量饮酒、咖啡因、高脂饮食、某些具有“产气”作用的蔬菜、豆类等、精加工面粉和人工食品、山梨糖醇及果糖。 |
| 便秘为主的患者 | 增加摄入膳食纤维及纤维制剂:如谷物、水果、蔬菜、种子、坚果和豆类等主要膳食纤维,包括水溶性纤维如欧车前(psyllium)、卵叶车前(ispaghula)、以及非水溶性纤维(如纤维素、半纤维素和木质素等) |
但此外一些营养学的博主、一些营养学专著以及一些临床专著中也提到了一个叫做FODMAPs饮食的词汇:


有很多答主写过文章科普这个概念,我在此就不在此详细叙述了,相关内容我整理了一部分在手册中:


可以点击链接获取:
最后,在生活方式调整的基础上,临床上会使用一些药物来减轻症状以及加速康复。目前主要使用的药物有这些:
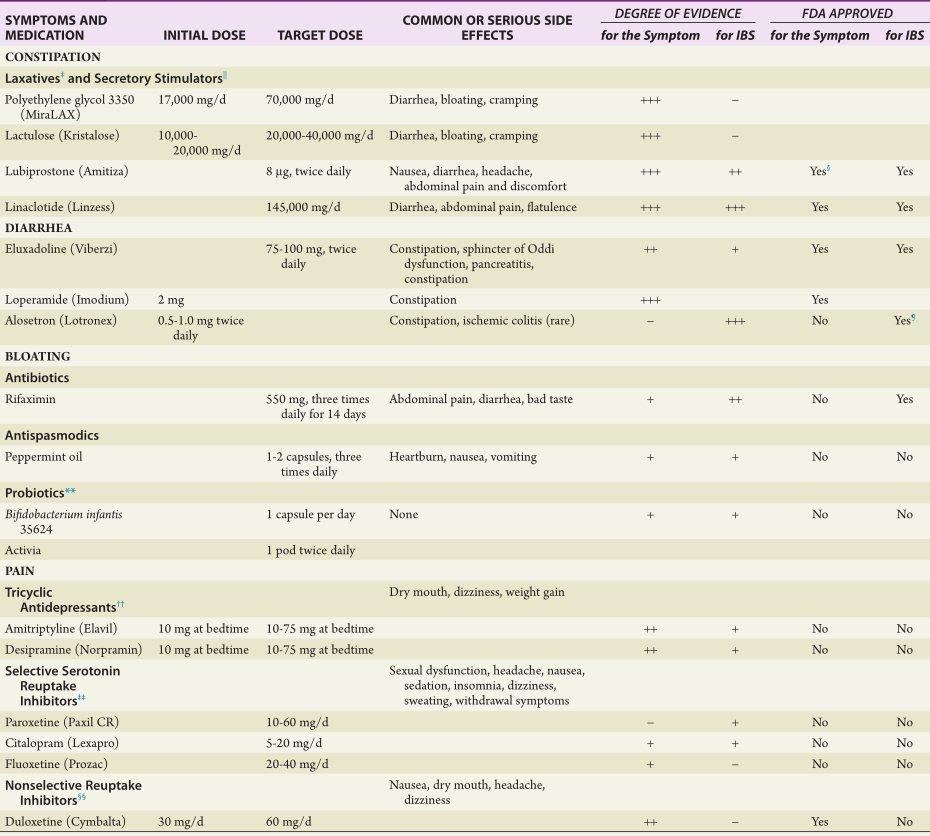
 简化一下就是下表(在此仅供参考,不作为任何医疗建议):
简化一下就是下表(在此仅供参考,不作为任何医疗建议):| 种类 | 详细描述 |
|---|---|
| 解痉药 | 如匹维溴胺、奥替溴胺、曲美布汀、薄荷油等 |
| 止泻药 | 可改善腹泻症状,如洛哌丁胺、苯乙哌啶 |
| 导泻药 | 可改善便秘症状,如聚乙二醇、乳果糖 |
| 促泌剂 | 可改善便秘症状,如卢比前列酮 |
| 肠道感觉调节药 | 可缓解腹痛症状,如非多托嗪 |
| 促动力药 | 可缓解便秘症状,如多潘立酮、普卡必利 |
这几种都是对胃肠道进行调节的药物,大家一眼就能看明白它们的作用。
但是还有一种药物,在上面的办法依然无法缓解腹痛时可能会起到很重要的作用。很多人往往忽视,或者不理解医生为什么要开这种药。
这种药就是抗抑郁药。
可能很多人认为,医生开抗抑郁药物,是防止你长时间被腹痛折磨而出现抑郁这些精神症状。
但实际上并不仅仅是因为这个原因。
抗抑郁药由于其名字而往往被认为仅仅只是作用于精神的药物,但这种认识是不全面的。
我们先来简单看一下肠易激综合征需要用到的两类抗抑郁药:
| 适应症 | 种类 |
|---|---|
| 腹泻型患者 | 三环类抗抑郁药,如阿米替林 |
| 便秘型患者 | SSRI(选择性5-羟色胺再摄取抑制剂),如帕罗西汀或西酞普兰 |
然后我们来详细讲一下这两种药物:
1、三环类抗抑郁药,主要机制是阻断NA、5-HT在神经末梢的再摄取,从而使突触间隙的递质浓度增高,促进突触传递功能,以此来实现抗抑郁的作用。这是它治疗抑郁症时的治疗作用。但三环类药物在治疗抑郁症的时候会有很多副作用,因为它同时可以阻断M受体,这种作用对治疗抑郁症并无益处,但它可以减缓胃肠道的蠕动,以此来缓解胃绞痛。2、SSRI,主要通过抑制5-羟色胺再摄取发挥抗抑郁作用,但同时它还具有加快小肠传递的作用,对于缓解便秘腹痛有帮助。因此我们可以看到,尽管这两类药物都是精神类药物,但它们同时也具有胃肠道的作用。在作为抗抑郁类药物的时候,这些作用都是药物的副作用。但应用在肠易激综合征里面,它们就变成了治疗作用。
所以它们就既可以改善胃肠道的功能,同时也能缓解精神压力,因此在某些时候也会收到一定的效果。
此外,如果肠道存在感染,医生有时候也会开一些抗生素。
除了上面这些正规的药物,不管是知乎上还是其他的地方,还有很多人推荐益生菌治疗,尽管这些看起来很像是为了推销保健品,但实际上确实有一些报道证实临床上有一定的应用:




但是从原文中我们可以看到:
Clinical evidence supports the use of probiotics and prebiotics A7 and of peppermint oil for nonpainful symptoms, but the response rate is low. 临床证据支持使用益生菌和益生菌A7和薄荷油来治疗非疼痛症状,但应答率很低。意思就是,它也许可能有点用,但是作用没有特别大。所以就算使用,也并不推荐作为一线药物使用。同时,益生菌产品种类的挑选,以及如何使用,都需要咨询专业人士。网上的保健品并不能盲目相信。
最后,如果需要更多的专业级科普,可以点击链接进一步了解:










如果认为本文对您有所帮助请赞助本站